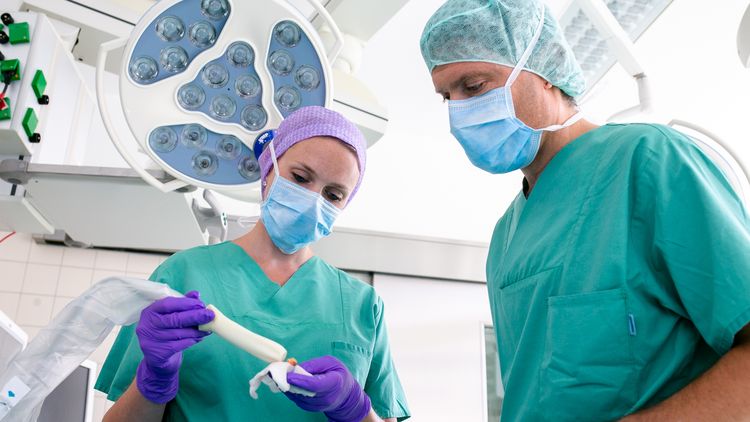
Sie forschen gemeinsam auf dem Gebiet des Prostatakarzinoms – und das mit international sichtbarem Erfolg: Urologen des Klinikums Oldenburg und Wissenschaftler der Medizinischen Fakultät. Federführend dabei ist Friedhelm Wawroschek, Chefarzt am Klinikum und Prodekan für klinische Angelegenheiten. Der Experte für Urologische Chirurgie und Medikamentöse Tumortherapie sieht in der Zusammenarbeit großes Potenzial – im Sinne des Patienten.
„Laufen Sie, so schnell Sie können, wenn Sie einen Urologen sehen!“ Mit diesem Ratschlag sorgte der Arzt und Chirurg Julius Hackethal 1978 für mediale Schlagzeilen, medizinische Kontroversen – und vor allem für große Unsicherheit unter den Betroffenen. 1997 starb er – an den Folgen eines Prostatakrebses. Seine Argumentation spielt bis heute eine Rolle und wird in der Fachwelt immer noch diskutiert: Die Rede ist von Übertherapie, Verstümmelung und „Haustierkrebs“. „An Prostatakrebs stirbt doch heute keiner mehr“, bekommt auch Prof. Dr. Friedhelm Wawroschek immer noch zu hören, wenn er Patienten erstmals mit der Krebsdiagnose konfrontieren muss. Die Zahlen erzählen eine andere Geschichte: Jedes Jahr erkranken in Deutschland nach Schätzung des Robert-Koch-Instituts in Berlin über 65.000 Männer an einem bösartigen Tumor der Vorsteherdrüse – 12.000 sterben. Die Todesrate im Straßenverkehr fällt mit 3.100 Frauen, Männern und Kindern deutlich geringer aus, spielt aber in der öffentlichen Wahrnehmung eine wesentlich größere Rolle. Tatsächlich ist Prostatakrebs nach wie vor die häufigste Krebserkrankung und die zweithäufigste Krebstodesursache bei Männern in Deutschland.
Früh erkannt – Gefahr eher gebannt
„Die Heilungschancen fallen sehr gut aus, wenn die Erkrankung frühzeitig entdeckt wird“, sagt Wawroschek, der seit 2004 Direktor der heutigen Universitätsklinik für Urologie am Klinikum Oldenburg ist. Seit 2009 leitet der Chefarzt das durch die Deutsche Krebsgesellschaft zertifizierte hiesige Prostatakarzinom-Zentrum, ist seit Juni 2017 Professor für Urologie an der Fakultät VI Medizin und Gesundheitswissenschaften der Universität und dort seit 2018 auch Prodekan für klinische Angelegenheiten: „Die Freude im Arbeitsalltag kommt aus der Abwechslung“, sagt der 54-Jährige über seine umfassende klinische und universitäre Tätigkeit. Er steht auch nach mehr als 25 Jahren Berufserfahrung immer noch gern und häufig im OP, muss als Klinikchef aber auch viel Administratives bewältigen. Die Prostatakarzinom-Forschung und die damit verbundene Lymphknoten-Chirurgie treibt er am Klinikum seit Jahren kontinuierlich voran: „Diagnostik und Therapie hätten sonst nicht den Stand von heute.“
Den Schulterschluss von universitärer Grundlagenforschung und klinischer Forschung in Oldenburg begrüßt Wawroschek: „Durch die Forschungsmöglichkeiten an der Universität konnten wir insbesondere unseren klinischen Part im Bereich der Lymphknotenchirurgie deutlich professionalisieren.“ Zusätzliche Geld- und Personalmittel hätten dazu beigetragen, gute Grundlagenforschung mit starkem Anwendungsbezug zu etablieren.
Forschung international sichtbar – und im Einsatz
Da die Arbeit von Wawroschek über einen Fulltimejob hinausgeht, hat er die Federführung für die Forschung an seinen Kollegen PD Dr. Alexander Winter abgegeben: Die beiden Ärzte kennen sich seit knapp zwei Jahrzehnten und haben schon während ihrer gemeinsamen Zeit am Klinikum Augsburg eng zusammengearbeitet. Winter ist Oberarzt, leitet stellvertretend das Prostatakarzinom-Zentrum Oldenburg und lehrt an der Universität. Die Forschungsergebnisse, die der Mediziner national wie international derzeit auf Kongressen präsentiert, sind in Zusammenarbeit mit der Universität, dem An-Institut OFFIS, dem Klinikum Oldenburg und dem Krebsregister Niedersachsen entstanden. Neben einer verbesserten Diagnostik für die Lymphknotenchirurgie, Winters und Wawroscheks Schwerpunkt, geht es dabei auch um die Versorgungsrealität – etwa die aktuelle Situation im Bereich der Früherkennung – sowie den künftigen Versorgungsbedarf.
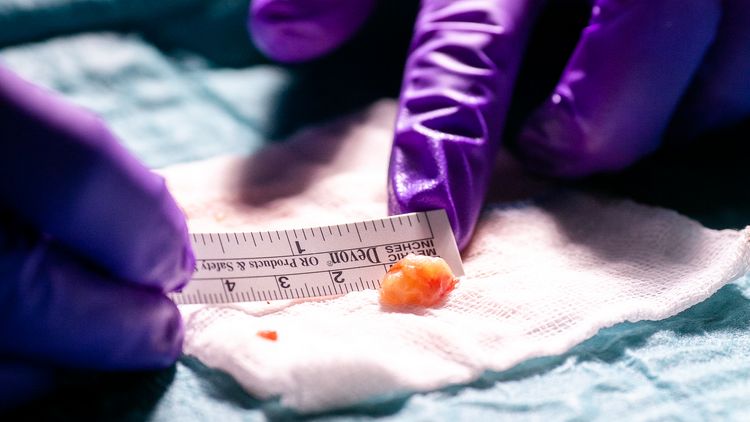
Winters Forschung wird mittlerweile auch international viel beachtet und gewürdigt – etwa eine neue Technik, die es ermöglicht, Wächterlymphknoten oder auch Sentinel-Lymphknoten beim Prostatakrebs mit superparamagnetischen Eisenoxid-Nanopartikeln zu markieren. „Das sind winzige Molekülverbünde mit magnetischen Eigenschaften, die wir als Alternative zur herkömmlichen radioaktiven Markierung verwenden“, erklärt Winter. Über die Lymphknoten fließt die Lymphflüssigkeit eines Organs ab. Befindet sich in der Prostata ein bösartiger Tumor, stellen die Wächterlymphknoten die erste Filterstation für Krebszellen dar. Chirurgen müssen also wissen, wo genau diese Lymphknoten sitzen, um sie gegebenenfalls gezielt entfernen und Metastasen detektieren zu können. „Deshalb markieren wir sie – entweder mit einem radioaktiv markierten Stoff oder eben mit unseren Nanopartikeln“, so Winter weiter.
„Im Umkehrschluss kann ich aus einem fehlenden Tumorbefall des Wächterlymphknotens schließen, dass bislang mit hoher Wahrscheinlichkeit keine lymphogene Metastasierung stattgefunden hat und somit in Hinblick auf die Therapie eine operative Entfernung weiterer Lymphknoten nicht notwendig ist“, ergänzt Wawroschek. Das neue Verfahren biete den Vorteil, dass das Lymphabstromgebiet eines jeden Patienten individuell berücksichtigt wird und damit zielgerichtet vergleichsweise wenige Lymphknoten entfernt werden müssen – entsprechend seltener treten Komplikationen auf. „Die Genauigkeit unserer neuen und der schon etablieren Methode ist vergleichbar, aber die radioaktive Strahlenbelastung für Patient und Personal entfällt bei unserer magnetischen Markierung“, sagt Wawroschek. Ein weiterer Vorteil: Die teure nuklearmedizinische Infrastruktur mit ihren strengen gesetzlichen Auflagen wird überflüssig. „Jeder Urologe könnte diese magnetische Markierung also einfach und unkompliziert einsetzen“, so Wawroschek. So sei diese Methode auch für Länder interessant, deren Medizintechnik weniger weit entwickelt ist.
Haben Chirurgen die markierten Lymphknoten entfernt, beginnt die Arbeit der Pathologen. Sie untersuchen das Material auf Metastasen, fixieren, färben und schneiden es. „Für dieses Vorgehen gibt es aber keine Standardisierung“, erklärt Wawroschek. Einfach ausgedrückt: Wer nicht genau genug hinschaut oder zu wenige Schnitte vom Lymphknoten anfertigt, übersieht möglicherweise Mikrometastasen. „Selbst bei allergrößter Gründlichkeit bleibt immer ein minimales Restrisiko, dass der Pathologe etwas übersieht“, so Wawroschek. Es sei denn, es gebe eine Methode, die den Lymphknoten bis in seine molekulargenetischen Bestandteile untersucht. „Das ist unser nächstes Projekt, für das wir bereits eine vielversprechende Pilotstudie im Klinikum durchgeführt haben“, erklärt Winter.
Neuartige molekulare Nachweismethode
Dieses weltweit erste Projekt zu einem neuen molekularen Verfahren zum Nachweis von Lymphknotenmetastasen beim Prostatakarzinom hat Winter Mitte 2018 auf dem Jahreskongress der Amerikanischen Gesellschaft für Urologie in San Francisco vorgestellt. Entstanden in Zusammenarbeit mit der Pathologie, stieß die sogenannte „OSNA-Analyse“ beim Fachpublikum auf großes Interesse und wurde im Themenbereich als bester Beitrag ausgezeichnet „Die Methode ist für die Prostataforschung ein Novum mit großer klinischer Relevanz. Die Umsetzung liegt in greifbarer Nähe – ein entscheidender Unterschied zu vielen anderen guten Ansätzen“, erklärt Winter.
Die Idee dahinter: Ein weitgehend automatisiertes molekulargenetisches Verfahren sucht nach der Messenger-RNA eines bestimmten Proteins in den Lymphknoten: dem sogenannten Cytokeratin 19 (CK19), das in der Prostata vorkommt, aber normalerweise nicht in den Lymphknoten. „Wir können sogar die Menge von CK19 im Lymphknoten bestimmen und auf Basis der Ergebnisse Aussagen über die Metastasengröße treffen – und zwar alles noch während der OP“, betont Winter. Der Lymphknoten wird in 30 bis 40 Minuten vollständig analysiert – dann liegt ein eindeutiges Ergebnis vor, menschliche Fehldiagnose ausgeschlossen. „Wir erhalten also noch während der Operation einen Befund und können den Eingriff der Lymphknotenchirurgie im Zweifelsfall erweitern oder die anschließende Therapie anpassen“, ergänzt Wawroschek. So bleibt dem Patienten das postoperative Warten auf Befunde ebenso erspart wie möglicherweise sogar eine weitere OP oder eine vorsorglich verordnete Bestrahlung.
Die Oldenburger Forscher sind davon überzeugt, dass sich die Methode als standardisierte Aufarbeitung der Lymphknoten etablieren lässt: „Die OSNA-Analyse muss noch validiert werden, wir arbeiten daran“, so Wawroschek. Ob die magnetische Markierung von Sentinel-Lymphknoten oder der Nachweis von Lymphknoten-Metastasen – beide Beispiele zeigen, dass die noch recht junge Zusammenarbeit von klinischer und universitärer Forschung in Oldenburg bereits Früchte trägt. Wawroschek und Winter sehen in der gemeinsamen Forschung großes Potenzial für künftige Fragestellungen ihres Fachgebiets: „Jeder bringt seine Expertise mit, gemeinsam erweitern wir unseren Blick – ganz im Sinne einer noch besseren Behandlung der Patienten.“